Dans le secteur médico-social et sanitaire, la sémantique a évolué. On ne parle plus seulement de soins, mais d’accompagnement. Dans ce contexte, la bientraitance est devenue un standard de qualité, tandis que la maltraitance est sortie du fait divers pour devenir un risque juridique majeur et structuré.
Pour les directions d’établissements et les soignants, une question demeure : à quel moment précis une pratique professionnelle glisse-t-elle dans la zone de danger judiciaire ?
La définition légale : un cadre de plus en plus strict
Pendant longtemps, la maltraitance n’avait pas de définition unique dans le Code de l’action sociale et des familles (CASF). La loi du 7 février 2022 est venue combler ce vide en clarifiant les contours du risque.
Désormais, la maltraitance est définie comme un geste, une parole, une action ou un défaut d’action qui porte atteinte à la dignité, au bien-être ou aux droits d’une personne.
Le point de bascule : Le risque juridique ne nécessite plus systématiquement une « intention de nuire ». La négligence, même involontaire, suffit à engager la responsabilité.
Les trois visages du risque juridique
Le risque ne se limite pas aux violences physiques. Il se décline sur trois plans que les juges examinent minutieusement :
A. La responsabilité pénale (L’acte interdit)
C’est le risque le plus redouté. Il concerne :
-
Les violences volontaires : Coups, bousculades, contentions non prescrites.
-
Les abus de faiblesse : Pressions financières ou morales sur une personne vulnérable.
-
La non-assistance à personne en danger : Ne pas intervenir alors qu’un risque imminent est identifié.
B. La responsabilité civile ou administrative (Le dommage)
Ici, on ne cherche pas forcément à punir, mais à réparer. Si une famille estime que le manque de bientraitance a causé un préjudice (escarre non soignée, dépression due à l’isolement, chute par manque de surveillance), l’institution peut être condamnée à verser des dommages et intérêts.
C. La responsabilité disciplinaire (Le manquement professionnel)
Le risque commence ici en interne. Un non-respect des protocoles de bientraitance de la HAS (Haute Autorité de Santé) peut justifier une sanction allant du simple avertissement au licenciement pour faute grave.
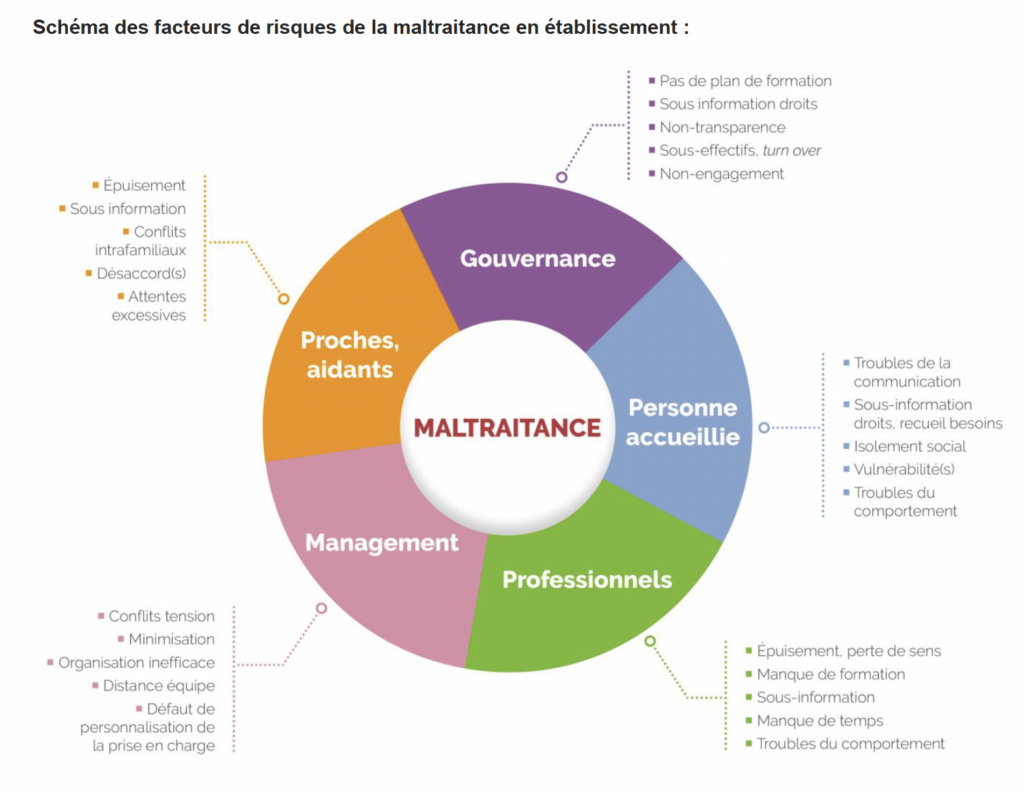
La "Maltraitance Institutionnelle" : le risque invisible
C’est sans doute là que le risque juridique est le plus complexe. La maltraitance institutionnelle ne provient pas d’un « mauvais » soignant, mais d’une organisation défaillante.
Le juge peut retenir la responsabilité de l’établissement si :
-
Les sous-effectifs chroniques entraînent des défauts de soins répétitifs.
-
Les horaires de repas ou de coucher sont imposés pour le confort de l’organisation et non de l’usager (atteinte à la liberté d’aller et venir).
-
L’absence de formation du personnel conduit à des gestes inadaptés.
Où commence le risque ? Il commence dès que l’organisation prime sur l’individualisation de l’accompagnement.
L'obligation de signalement : un couperet juridique
L’un des risques juridiques les plus concrets pour un professionnel est le défaut de signalement.
| Type d’obligation | Référence légale | Risque encouru |
| Signalement aux autorités | Art. 434-3 du Code Pénal | Sanctions pénales (emprisonnement et amende) |
| Signalement administratif | Art. L331-8 du CASF | Fermeture administrative de l’établissement |
Le professionnel qui constate une situation de maltraitance et ne la transmet pas à sa hiérarchie ou aux autorités compétentes (Procureur, ARS, Conseil Départemental) devient juridiquement complice de la situation par son silence.
Comment sécuriser ses pratiques ?
Face à ce cadre juridique de plus en plus pressant, la bientraitance est votre meilleure protection.
-
Formaliser les projets de vie : Plus l’accompagnement est personnalisé et documenté, moins le risque de « négligence » est retenu.
-
La traçabilité absolue : En cas de litige, la parole du soignant pèse peu face à l’absence d’écrits. Utilisez les outils de transmission pour noter chaque incident.
-
L’analyse des pratiques : Mettre en place des espaces de parole pour les équipes permet de « purger » les tensions avant qu’elles ne se transforment en maltraitance par épuisement (burn-out).
Conclusion
Le risque juridique entre bientraitance et maltraitance ne se situe pas dans une zone grise, mais dans une zone de vigilance.
Il commence précisément là où la routine prend le pas sur l’éthique et où le silence remplace la transparence. Pour le professionnel, la bientraitance n’est plus seulement une valeur, c’est un bouclier légal.